फेफड़े का प्रत्यारोपण उन्नत फेफड़ों की बीमारी के लिए स्वीकृत उपचार है। पिछले कुछ दशकों में, फेफड़े के प्रत्यारोपण ने प्रत्यारोपण प्राप्तकर्ताओं की जाँच और मूल्यांकन, दाता फेफड़ों के चयन, संरक्षण और आवंटन, शल्य चिकित्सा तकनीकों, शल्य चिकित्सा के बाद के प्रबंधन, जटिलता प्रबंधन और प्रतिरक्षा दमन में उल्लेखनीय प्रगति की है।
60 से भी ज़्यादा वर्षों में, फेफड़े का प्रत्यारोपण एक प्रायोगिक उपचार से जीवन-घातक फेफड़े की बीमारी के लिए स्वीकृत मानक उपचार के रूप में विकसित हुआ है। प्राथमिक प्रत्यारोपण विकार, क्रोनिक ट्रांसप्लांट लंग डिसफंक्शन (CLAD), अवसरवादी संक्रमणों के बढ़ते जोखिम, कैंसर और प्रतिरक्षा-दमन से संबंधित दीर्घकालिक स्वास्थ्य समस्याओं जैसी आम समस्याओं के बावजूद, सही प्राप्तकर्ता के चयन से रोगी की उत्तरजीविता और जीवन की गुणवत्ता में सुधार की संभावना बनी हुई है। हालाँकि दुनिया भर में फेफड़े के प्रत्यारोपण आम होते जा रहे हैं, फिर भी ऑपरेशनों की संख्या बढ़ती माँग के अनुरूप नहीं है। यह समीक्षा फेफड़े के प्रत्यारोपण की वर्तमान स्थिति और हालिया प्रगति के साथ-साथ इस चुनौतीपूर्ण लेकिन संभावित रूप से जीवन-परिवर्तनकारी चिकित्सा के प्रभावी कार्यान्वयन के भविष्य के अवसरों पर केंद्रित है।
संभावित प्राप्तकर्ताओं का मूल्यांकन और चयन
चूँकि उपयुक्त दाता फेफड़े अपेक्षाकृत दुर्लभ हैं, प्रत्यारोपण केंद्रों के लिए नैतिक रूप से यह आवश्यक है कि वे दाता अंगों को उन संभावित प्राप्तकर्ताओं को आवंटित करें, जिन्हें प्रत्यारोपण से शुद्ध लाभ प्राप्त होने की सबसे अधिक संभावना है। ऐसे संभावित प्राप्तकर्ताओं की पारंपरिक परिभाषा यह है कि उनके दो वर्षों के भीतर फेफड़ों की बीमारी से मरने का अनुमानित 50% से अधिक जोखिम है और प्रत्यारोपण के 5 वर्ष बाद जीवित रहने की 80% से अधिक संभावना है, यह मानते हुए कि प्रत्यारोपित फेफड़े पूरी तरह कार्यात्मक हैं। फेफड़ों के प्रत्यारोपण के सबसे सामान्य संकेत फुफ्फुसीय फाइब्रोसिस, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज, फुफ्फुसीय संवहनी रोग और सिस्टिक फाइब्रोसिस हैं। मरीजों को फेफड़ों की कार्यक्षमता में कमी, शारीरिक कार्यक्षमता में कमी और दवा और शल्य चिकित्सा के अधिकतम उपयोग के बावजूद रोग की प्रगति के आधार पर रेफर किया जाता है बहु-विषयक टीम फेफड़े के प्रत्यारोपण की आवश्यकता और प्रतिरक्षादमनकारी दवाओं के उपयोग के कारण प्रत्यारोपण के बाद रोगी में होने वाली जटिलताओं के जोखिम, जैसे कि संभावित रूप से जानलेवा संक्रमणों के जोखिम, का आकलन करेगी। फुफ्फुसीय अंगों की शिथिलता, शारीरिक स्वास्थ्य, मानसिक स्वास्थ्य, प्रणालीगत प्रतिरक्षा और कैंसर की जाँच अत्यंत महत्वपूर्ण है। कोरोनरी और मस्तिष्कीय धमनियों, गुर्दे के कार्य, हड्डियों के स्वास्थ्य, ग्रासनली के कार्य, मनोसामाजिक क्षमता और सामाजिक समर्थन का विशिष्ट मूल्यांकन महत्वपूर्ण है, साथ ही प्रत्यारोपण के लिए उपयुक्तता निर्धारित करने में किसी भी प्रकार की असमानता से बचने के लिए पारदर्शिता बनाए रखने का भी ध्यान रखा जाता है।
एकल जोखिम कारकों की तुलना में अनेक जोखिम कारक अधिक हानिकारक होते हैं। प्रत्यारोपण में पारंपरिक बाधाओं में वृद्धावस्था, मोटापा, कैंसर का इतिहास, गंभीर बीमारी और सहवर्ती प्रणालीगत रोग शामिल हैं, लेकिन हाल ही में इन कारकों को चुनौती दी गई है। प्राप्तकर्ताओं की आयु लगातार बढ़ रही है, और 2021 तक, संयुक्त राज्य अमेरिका में 34% प्राप्तकर्ता 65 वर्ष से अधिक आयु के होंगे, जो कालानुक्रमिक आयु की तुलना में जैविक आयु पर बढ़ते ज़ोर को दर्शाता है। अब, छह मिनट की पैदल दूरी के अलावा, अक्सर कमज़ोरी का एक अधिक औपचारिक मूल्यांकन होता है, जो शारीरिक क्षमता और तनावों के प्रति अपेक्षित प्रतिक्रियाओं पर केंद्रित होता है। कमज़ोरी फेफड़े के प्रत्यारोपण के बाद खराब परिणामों से जुड़ी होती है, और कमज़ोरी आमतौर पर शरीर की संरचना से जुड़ी होती है। मोटापे और शरीर की संरचना की गणना के तरीके लगातार विकसित हो रहे हैं, जिनमें बीएमआई पर कम और वसा की मात्रा और मांसपेशियों पर अधिक ध्यान केंद्रित किया जाता है। फेफड़े के प्रत्यारोपण के बाद ठीक होने की क्षमता का बेहतर अनुमान लगाने के लिए लड़खड़ाने, ओलिगोमायसिस और लचीलेपन को मापने का वादा करने वाले उपकरण विकसित किए जा रहे हैं। शल्यक्रिया-पूर्व फेफड़े के पुनर्वास के साथ, शरीर की संरचना और दुर्बलता को संशोधित करना संभव है, जिससे परिणामों में सुधार होता है।
तीव्र गंभीर बीमारी के मामले में, दुर्बलता की सीमा और ठीक होने की क्षमता का निर्धारण विशेष रूप से चुनौतीपूर्ण होता है। यांत्रिक वेंटिलेशन प्राप्त करने वाले रोगियों में प्रत्यारोपण पहले दुर्लभ थे, लेकिन अब अधिक आम होते जा रहे हैं। इसके अलावा, हाल के वर्षों में प्रत्यारोपण-पूर्व संक्रमणकालीन उपचार के रूप में एक्स्ट्राकॉर्पोरियल लाइफ सपोर्ट का उपयोग बढ़ा है। प्रौद्योगिकी और संवहनी पहुँच में प्रगति ने एक्स्ट्राकॉर्पोरियल लाइफ सपोर्ट प्राप्त करने वाले सचेत, सावधानीपूर्वक चयनित रोगियों के लिए सूचित सहमति प्रक्रियाओं और शारीरिक पुनर्वास में भाग लेना और प्रत्यारोपण के बाद उन रोगियों के समान परिणाम प्राप्त करना संभव बना दिया है जिन्हें प्रत्यारोपण से पहले एक्स्ट्राकॉर्पोरियल लाइफ सपोर्ट की आवश्यकता नहीं थी।
सहवर्ती प्रणालीगत रोग को पहले पूर्णतः विपरीत संकेत माना जाता था, लेकिन अब प्रत्यारोपण के बाद के परिणामों पर इसके प्रभाव का विशेष रूप से मूल्यांकन किया जाना चाहिए। यह देखते हुए कि प्रत्यारोपण-संबंधी प्रतिरक्षादमन कैंसर की पुनरावृत्ति की संभावना को बढ़ाता है, पहले से मौजूद घातक बीमारियों पर पहले के दिशानिर्देशों में इस आवश्यकता पर बल दिया गया था कि प्रत्यारोपण प्रतीक्षा सूची में रखे जाने से पहले मरीज पांच साल तक कैंसर मुक्त रहें। हालांकि, जैसे-जैसे कैंसर उपचार अधिक प्रभावी होते जा रहे हैं, अब रोगी-विशिष्ट के आधार पर कैंसर की पुनरावृत्ति की संभावना का आकलन करने की सिफारिश की जाती है। प्रणालीगत स्वप्रतिरक्षी रोग को पारंपरिक रूप से विपरीत संकेत माना जाता रहा है, यह एक समस्याग्रस्त दृष्टिकोण है क्योंकि उन्नत फेफड़ों की बीमारी ऐसे रोगियों की जीवन प्रत्याशा को सीमित कर देती है। नए दिशानिर्देश अनुशंसा करते हैं कि फेफड़ों के प्रत्यारोपण से पहले अधिक लक्षित रोग मूल्यांकन और उपचार किया जाना चाहिए ताकि उन रोग अभिव्यक्तियों को कम किया जा सके जो परिणामों पर प्रतिकूल प्रभाव डाल सकती हैं,
विशिष्ट HLA उपवर्गों के विरुद्ध प्रसारित एंटीबॉडी कुछ संभावित प्राप्तकर्ताओं को विशिष्ट दाता अंगों से एलर्जी पैदा कर सकते हैं, जिसके परिणामस्वरूप प्रतीक्षा समय लंबा हो जाता है, प्रत्यारोपण की संभावना कम हो जाती है, अंग अस्वीकृति तीव्र हो जाती है, और CLAD का जोखिम बढ़ जाता है। हालाँकि, संभावित प्राप्तकर्ता एंटीबॉडी और दाता प्रकारों के बीच कुछ प्रत्यारोपणों ने प्लाज्मा विनिमय, अंतःशिरा इम्युनोग्लोबुलिन और एंटी-बी सेल थेरेपी सहित पूर्व-संचालन विसंवेदीकरण व्यवस्थाओं के साथ समान परिणाम प्राप्त किए हैं।
दाता फेफड़े का चयन और अनुप्रयोग
अंगदान एक परोपकारी कार्य है। दाता की सहमति प्राप्त करना और उनकी स्वायत्तता का सम्मान करना सबसे महत्वपूर्ण नैतिक कारक हैं। दाता के फेफड़े छाती की चोट, सीपीआर, एस्पिरेशन, एम्बोलिज्म, वेंटिलेटर से संबंधित चोट या संक्रमण, या न्यूरोजेनिक चोट के कारण क्षतिग्रस्त हो सकते हैं, इसलिए कई दाता फेफड़े प्रत्यारोपण के लिए उपयुक्त नहीं होते हैं। ISHLT (इंटरनेशनल सोसाइटी फॉर हार्ट एंड लंग ट्रांसप्लांटेशन)
फेफड़े के प्रत्यारोपण में आम तौर पर स्वीकृत दाता मानदंड परिभाषित होते हैं, जो प्रत्यारोपण केंद्र से प्रत्यारोपण केंद्र में भिन्न होते हैं। वास्तव में, बहुत कम दाता फेफड़ों के दान के लिए "आदर्श" मानदंडों को पूरा करते हैं (चित्र 2)। दाता के फेफड़ों का बढ़ा हुआ उपयोग दाता मानदंडों (यानी, दाता जो पारंपरिक आदर्श मानकों को पूरा नहीं करते हैं), सावधानीपूर्वक मूल्यांकन, सक्रिय दाता देखभाल और इन विट्रो मूल्यांकन (चित्र 2) के माध्यम से प्राप्त किया गया है। दाता द्वारा सक्रिय धूम्रपान का इतिहास प्राप्तकर्ता में प्राथमिक ग्राफ्ट डिसफंक्शन के लिए एक जोखिम कारक है, लेकिन ऐसे अंगों के उपयोग से मृत्यु का जोखिम सीमित है और इसे कभी धूम्रपान न करने वाले व्यक्ति से दाता फेफड़े के लिए लंबे इंतजार के मृत्यु दर के परिणामों के साथ तौला जाना चाहिए।
बहु-अंग दाताओं की उचित देखभाल और संभावित फेफड़े दान पर विचार यह सुनिश्चित करने के लिए आवश्यक है कि दाता के फेफड़े प्रत्यारोपण के लिए उपयुक्त होने की उच्च संभावना रखते हैं। हालाँकि वर्तमान में उपलब्ध कराए गए कुछ फेफड़े आदर्श दाता फेफड़े की पारंपरिक परिभाषा को पूरा करते हैं, लेकिन इन पारंपरिक मानदंडों से परे मानदंडों को शिथिल करने से परिणामों से समझौता किए बिना अंगों का सफल उपयोग हो सकता है। फेफड़े के संरक्षण के मानकीकृत तरीके प्राप्तकर्ता में प्रत्यारोपित होने से पहले अंग की अखंडता की रक्षा करने में मदद करते हैं। अंगों को विभिन्न परिस्थितियों में प्रत्यारोपण सुविधाओं तक पहुँचाया जा सकता है, जैसे कि क्रायोस्टेटिक संरक्षण या हाइपोथर्मिया या सामान्य शारीरिक तापमान पर यांत्रिक छिड़काव। जिन फेफड़ों को तत्काल प्रत्यारोपण के लिए उपयुक्त नहीं माना जाता है, उनका आगे निष्पक्ष मूल्यांकन किया जा सकता है और प्रत्यारोपण में संगठनात्मक बाधाओं को दूर करने के लिए इन विट्रो लंग परफ्यूजन (ईवीएलपी) से उनका उपचार किया जा सकता है या लंबी अवधि के लिए संरक्षित किया जा सकता है। फेफड़े के प्रत्यारोपण का प्रकार, प्रक्रिया और अंतःक्रियात्मक सहायता, सभी रोगी की आवश्यकताओं और सर्जन के अनुभव और प्राथमिकताओं पर निर्भर करते हैं। संभावित फेफड़े प्रत्यारोपण प्राप्तकर्ताओं के लिए जिनकी बीमारी प्रत्यारोपण की प्रतीक्षा करते समय नाटकीय रूप से बिगड़ जाती है, एक्स्ट्राकॉर्पोरियल लाइफ सपोर्ट को प्रत्यारोपण-पूर्व संक्रमणकालीन उपचार के रूप में माना जा सकता है। प्रारंभिक पोस्टऑपरेटिव जटिलताओं में रक्तस्राव, वायुमार्ग या संवहनी एनास्टोमोसिस की रुकावट और घाव का संक्रमण शामिल हो सकता है। छाती में फ़्रेनिक या वेगस तंत्रिका को नुकसान अन्य जटिलताओं को जन्म दे सकता है, जो क्रमशः डायाफ्राम फ़ंक्शन और गैस्ट्रिक खाली करने को प्रभावित करता है। दाता फेफड़े में आरोपण और रिपरफ्यूजन के बाद प्रारंभिक तीव्र फेफड़ों की चोट हो सकती है, यानी प्राथमिक ग्राफ्ट डिसफंक्शन। प्राथमिक ग्राफ्ट डिसफंक्शन की गंभीरता को वर्गीकृत करना और उसका इलाज करना सार्थक है, जो प्रारंभिक मृत्यु के उच्च जोखिम से जुड़ा है। क्योंकि संभावित दाता फेफड़ों की क्षति प्रारंभिक मस्तिष्क की चोट के कुछ घंटों के भीतर होती है, फेफड़ों के प्रबंधन में उचित वेंटिलेशन सेटिंग्स, एल्वोलर रीएक्सपेंशन, ब्रोन्कोस्कोपी और एस्पिरेशन और लैवेज (नमूना संस्कृतियों के लिए), रोगी द्रव प्रबंधन और छाती की स्थिति समायोजन शामिल होना चाहिए। ABO का अर्थ है रक्त समूह A, B, AB और O, CVP का अर्थ है केंद्रीय शिरापरक दाब, DCD का अर्थ है हृदय मृत्यु से फेफड़े के दाता का रक्तदान, ECMO का अर्थ है बाह्य-शारीरिक झिल्ली ऑक्सीकरण, EVLW का अर्थ है बाह्य-संवहनी फुफ्फुसीय जल, PaO2/FiO2 का अर्थ है धमनी आंशिक ऑक्सीजन दाब और अंतःश्वसन ऑक्सीजन सांद्रता का अनुपात, और PEEP का अर्थ है धनात्मक अंत-श्वसन दाब। PiCCO नाड़ी सूचकांक तरंगरूप के हृदयी निर्गम को दर्शाता है।
कुछ देशों में, हृदय मृत्यु वाले रोगियों में नियंत्रित दाता फेफड़े (DCD) का उपयोग 30-40% तक बढ़ गया है, और तीव्र अंग अस्वीकृति, CLAD और उत्तरजीविता की समान दरें प्राप्त की गई हैं। परंपरागत रूप से, संक्रामक वायरस से संक्रमित दाताओं के अंगों को असंक्रमित प्राप्तकर्ताओं में प्रत्यारोपण के लिए टाला जाना चाहिए; हालाँकि, हाल के वर्षों में, हेपेटाइटिस सी वायरस (HCV) के विरुद्ध सीधे कार्य करने वाली एंटीवायरल दवाओं ने HCV पॉजिटिव दाता फेफड़ों को HCV-नकारात्मक प्राप्तकर्ताओं में सुरक्षित रूप से प्रत्यारोपित करना संभव बनाया है। इसी प्रकार, मानव इम्यूनोडिफ़िशिएंसी वायरस (HIV) पॉजिटिव दाता फेफड़ों को HIV पॉजिटिव प्राप्तकर्ताओं में प्रत्यारोपित किया जा सकता है, और हेपेटाइटिस B वायरस (HBV) पॉजिटिव दाता फेफड़ों को HBV के विरुद्ध टीका लगाए गए प्राप्तकर्ताओं और प्रतिरक्षित लोगों में प्रत्यारोपित किया जा सकता है।
अनेक अंग प्राप्त करने की जटिलता के कारण, दाता फेफड़ों की गुणवत्ता का आकलन करना चुनौतीपूर्ण होता है। मूल्यांकन के लिए इन विट्रो लंग परफ्यूज़न सिस्टम का उपयोग करने से दाता फेफड़ों के कार्य और उपयोग से पहले उसकी मरम्मत की क्षमता का अधिक विस्तृत आकलन संभव हो पाता है (चित्र 2)। चूँकि दाता फेफड़े को क्षति पहुँचने की अत्यधिक संभावना होती है, इसलिए इन विट्रो लंग परफ्यूज़न सिस्टम क्षतिग्रस्त दाता फेफड़े की मरम्मत के लिए विशिष्ट जैविक उपचारों के प्रशासन हेतु एक मंच प्रदान करता है (चित्र 2)। दो यादृच्छिक परीक्षणों से पता चला है कि पारंपरिक मानदंडों को पूरा करने वाले दाता फेफड़ों का इन विट्रो सामान्य शारीरिक तापमान पर लंग परफ्यूज़न सुरक्षित है और प्रत्यारोपण टीम इस तरह से संरक्षण समय बढ़ा सकती है। बर्फ पर 0 से 4°C के बजाय उच्च हाइपोथर्मिया (6 से 10°C) पर दाता फेफड़ों को संरक्षित करने से माइटोकॉन्ड्रियल स्वास्थ्य में सुधार, क्षति में कमी और फेफड़ों की कार्यक्षमता में सुधार देखा गया है। अर्ध-चयनात्मक दिन प्रत्यारोपण के लिए, प्रत्यारोपण के बाद अच्छे परिणाम प्राप्त करने के लिए रात भर अधिक समय तक संरक्षण की सूचना मिली है। मानक क्रायोप्रिजर्वेशन के साथ 10°C पर संरक्षण की तुलना करने वाला एक बड़ा, गैर-निम्न सुरक्षा परीक्षण वर्तमान में चल रहा है (पंजीकरण संख्या: ClinicalTrials.gov पर NCT05898776)। लोग बहु-अंग दाता देखभाल केंद्रों के माध्यम से समय पर अंग पुनर्प्राप्ति और अंग मरम्मत केंद्रों के माध्यम से अंग कार्य में सुधार को बढ़ावा दे रहे हैं, ताकि बेहतर गुणवत्ता वाले अंगों का उपयोग प्रत्यारोपण के लिए किया जा सके। प्रत्यारोपण पारिस्थितिकी तंत्र में इन परिवर्तनों के प्रभाव का अभी भी आकलन किया जा रहा है।
नियंत्रणीय डीसीडी अंगों को संरक्षित करने के लिए, एक्स्ट्राकॉर्पोरियल मेम्ब्रेन ऑक्सीजनेशन (ईसीएमओ) के माध्यम से सामान्य शरीर के तापमान के स्थानीय छिड़काव का उपयोग उदर अंगों के कार्य का आकलन करने और फेफड़ों सहित वक्षीय अंगों के प्रत्यक्ष अधिग्रहण और संरक्षण में सहायता के लिए किया जा सकता है। छाती और उदर में सामान्य शरीर के तापमान के स्थानीय छिड़काव के बाद फेफड़ों के प्रत्यारोपण का अनुभव सीमित है और परिणाम मिश्रित हैं। ऐसी चिंताएँ हैं कि इस प्रक्रिया से मृत दाताओं को नुकसान हो सकता है और अंग संग्रहण के मूल नैतिक सिद्धांतों का उल्लंघन हो सकता है; इसलिए, सामान्य शरीर के तापमान पर स्थानीय छिड़काव अभी भी कई देशों में अनुमति नहीं है।
कैंसर
फेफड़े के प्रत्यारोपण के बाद लोगों में कैंसर के मामले सामान्य आबादी की तुलना में अधिक होते हैं और रोग का निदान आमतौर पर खराब होता है, जो 17% मौतों के लिए जिम्मेदार है। फेफड़े का कैंसर और प्रत्यारोपण के बाद का लिम्फोप्रोलिफेरेटिव रोग (पीटीएलडी) कैंसर से संबंधित मृत्यु के सबसे सामान्य कारण हैं। दीर्घकालिक प्रतिरक्षादमन, पिछले धूम्रपान के प्रभाव, या अंतर्निहित फेफड़ों की बीमारी का जोखिम, ये सभी एक ही फेफड़े के प्राप्तकर्ता के अपने फेफड़ों में फेफड़ों के कैंसर के विकास के जोखिम को जन्म देते हैं, लेकिन दुर्लभ मामलों में, दाता-संचारित उप-नैदानिक फेफड़ों का कैंसर प्रत्यारोपित फेफड़ों में भी हो सकता है। गैर-मेलेनोमा त्वचा कैंसर प्रत्यारोपण प्राप्तकर्ताओं में सबसे आम कैंसर है, इसलिए त्वचा कैंसर की नियमित निगरानी आवश्यक है। एपस्टीन-बार वायरस के कारण होने वाला बी-सेल पीटीएलडी रोग और मृत्यु का एक महत्वपूर्ण कारण है।
उत्तरजीविता और दीर्घकालिक परिणाम
फेफड़े के प्रत्यारोपण के बाद जीवित रहने की दर अन्य अंग प्रत्यारोपणों की तुलना में सीमित है, जिसका औसत 6.7 वर्ष है और पिछले तीन दशकों में मरीजों के दीर्घकालिक परिणामों में बहुत कम प्रगति हुई है। हालांकि, कई मरीजों ने जीवन की गुणवत्ता, शारीरिक स्थिति और अन्य रोगी-रिपोर्ट किए गए परिणामों में महत्वपूर्ण सुधार का अनुभव किया; फेफड़े के प्रत्यारोपण के चिकित्सीय प्रभावों का अधिक व्यापक मूल्यांकन करने के लिए, इन रोगियों द्वारा बताए गए परिणामों पर अधिक ध्यान देना आवश्यक है। एक महत्वपूर्ण अपूर्ण नैदानिक आवश्यकता विलंबित ग्राफ्ट विफलता या लंबे समय तक प्रतिरक्षादमन की घातक जटिलताओं से प्राप्तकर्ता की मृत्यु को संबोधित करना है। फेफड़े के प्रत्यारोपण प्राप्तकर्ताओं के लिए, सक्रिय दीर्घकालिक देखभाल दी जानी चाहिए, जिसके लिए एक ओर ग्राफ्ट कार्य की निगरानी और रखरखाव करके प्राप्तकर्ता के समग्र स्वास्थ्य की रक्षा के लिए टीमवर्क की आवश्यकता होती है
भविष्य के दिशानिर्देश
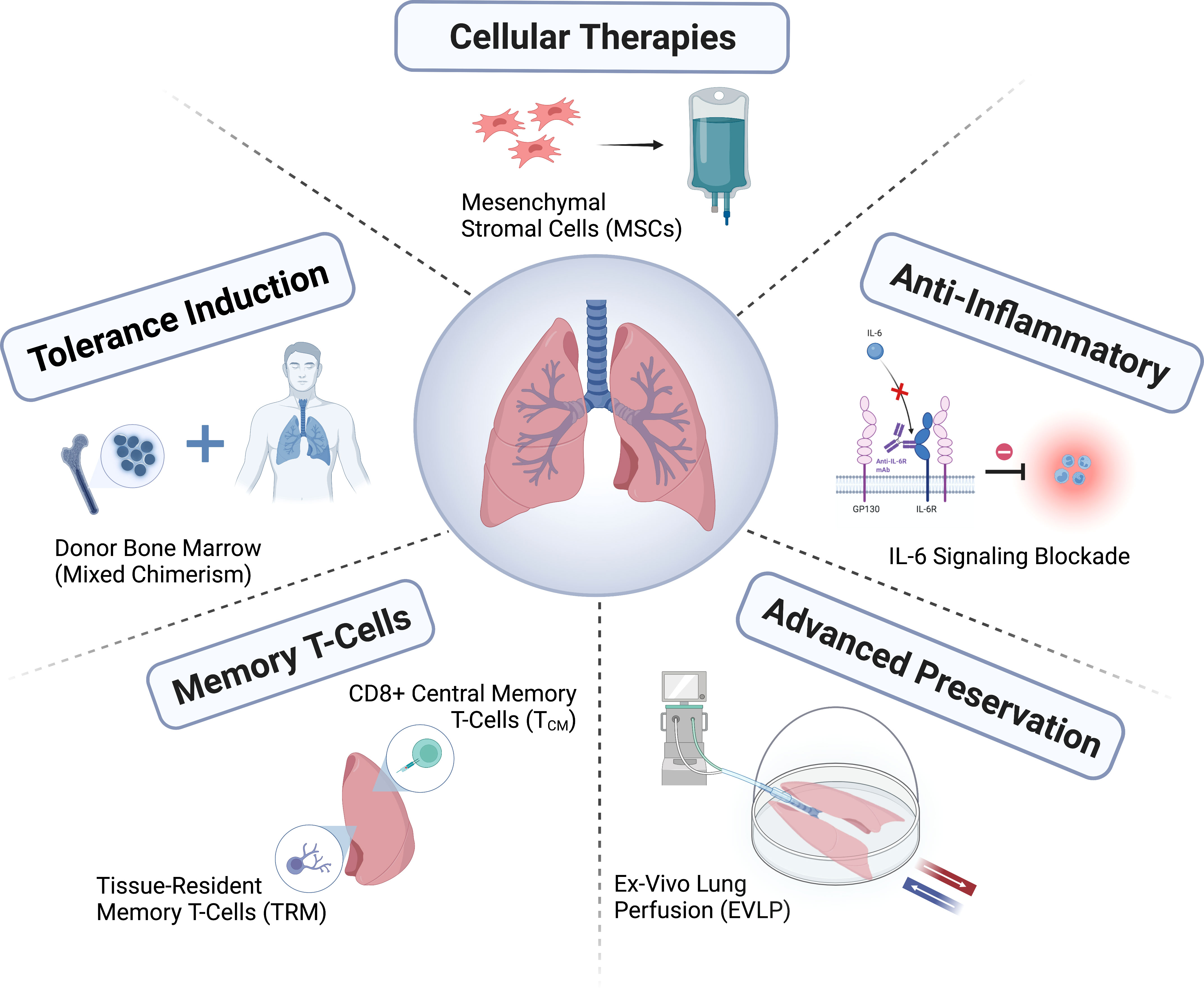
फेफड़े का प्रत्यारोपण एक ऐसा उपचार है जिसने कम समय में काफ़ी प्रगति की है, लेकिन अभी तक अपनी पूरी क्षमता तक नहीं पहुँच पाया है। उपयुक्त दाता फेफड़ों की कमी एक बड़ी चुनौती बनी हुई है, और दाताओं का आकलन और देखभाल, दाता फेफड़ों का उपचार और मरम्मत, और दाता संरक्षण में सुधार के नए तरीके अभी भी विकसित किए जा रहे हैं। शुद्ध लाभ को और बढ़ाने के लिए दाताओं और प्राप्तकर्ताओं के बीच मिलान में सुधार करके अंग आवंटन नीतियों में सुधार करना आवश्यक है। आणविक निदान के माध्यम से, विशेष रूप से दाता-व्युत्पन्न मुक्त डीएनए के साथ, अस्वीकृति या संक्रमण का निदान करने, या प्रतिरक्षादमन को न्यूनतम करने के मार्गदर्शन में रुचि बढ़ रही है; हालाँकि, वर्तमान नैदानिक प्रत्यारोपण निगरानी विधियों के सहायक के रूप में इन निदानों की उपयोगिता अभी निर्धारित की जानी बाकी है।
फेफड़े के प्रत्यारोपण क्षेत्र में कंसोर्टियम (जैसे, ClinicalTrials.gov पंजीकरण संख्या NCT04787822; https://lungtransplantconsortium.org) के गठन के माध्यम से एक साथ काम करने का तरीका विकसित हुआ है, जिससे प्राथमिक ग्राफ्ट डिसफंक्शन की रोकथाम और उपचार, CLAD पूर्वानुमान, शीघ्र निदान और आंतरिक बिंदुओं (एंडोटाइपिंग) में मदद मिलेगी, सिंड्रोम को परिष्कृत किया जा सकेगा, प्राथमिक ग्राफ्ट डिसफंक्शन, एंटीबॉडी-मध्यस्थ अस्वीकृति, ALAD और CLAD तंत्र के अध्ययन में तेज़ी से प्रगति हुई है। व्यक्तिगत प्रतिरक्षादमनकारी चिकित्सा के माध्यम से दुष्प्रभावों को कम करना और ALAD और CLAD के जोखिम को कम करना, साथ ही रोगी-केंद्रित परिणामों को परिभाषित करना और उन्हें परिणाम माप में शामिल करना, फेफड़े के प्रत्यारोपण की दीर्घकालिक सफलता में सुधार के लिए महत्वपूर्ण होगा।
पोस्ट करने का समय: 23 नवंबर 2024