लगभग 1.2% लोगों को उनके जीवनकाल में थायरॉइड कैंसर का निदान किया जाएगा। पिछले 40 वर्षों में, इमेजिंग के व्यापक उपयोग और फाइन नीडल पंचर बायोप्सी की शुरुआत के कारण, थायरॉइड कैंसर का पता लगाने की दर में उल्लेखनीय वृद्धि हुई है, और थायरॉइड कैंसर के मामलों में तीन गुना वृद्धि हुई है। पिछले 5 से 10 वर्षों में थायरॉइड कैंसर के उपचार में तेज़ी से प्रगति हुई है, और कई नए प्रोटोकॉल को नियामक अनुमोदन प्राप्त हुआ है।
बचपन में आयनकारी विकिरण के संपर्क में आना पैपिलरी थायरॉइड कैंसर (1.3 से 35.1 मामले/10,000 व्यक्ति-वर्ष) से सबसे अधिक जुड़ा हुआ पाया गया। 1986 के चेरनोबिल परमाणु दुर्घटना के बाद यूक्रेन में रहने वाले 18 वर्ष से कम आयु के 13,127 बच्चों की थायरॉइड कैंसर के लिए जाँच करने वाले एक समूह अध्ययन में कुल 45 थायरॉइड कैंसर के मामले पाए गए, जिनमें थायरॉइड कैंसर का अतिरिक्त सापेक्ष जोखिम 5.25/Gy था। आयनकारी विकिरण और थायरॉइड कैंसर के बीच एक खुराक-प्रतिक्रिया संबंध भी है। जितनी कम उम्र में आयनकारी विकिरण प्राप्त किया गया, विकिरण-संबंधी थायरॉइड कैंसर विकसित होने का जोखिम उतना ही अधिक था, और यह जोखिम संपर्क के लगभग 30 वर्ष बाद भी बना रहा।
थायराइड कैंसर के अधिकांश जोखिम कारक अपरिवर्तनीय हैं: आयु, लिंग, नस्ल या जातीयता, और थायराइड कैंसर का पारिवारिक इतिहास सबसे महत्वपूर्ण जोखिम पूर्वानुमानक हैं। उम्र जितनी अधिक होगी, घटना उतनी ही अधिक होगी और जीवित रहने की दर उतनी ही कम होगी। थायराइड कैंसर पुरुषों की तुलना में महिलाओं में तीन गुना अधिक आम है, यह दर दुनिया भर में लगभग स्थिर है। मेडुलरी थायराइड कार्सिनोमा वाले 25% रोगियों की जर्म लाइन में आनुवंशिक भिन्नता वंशानुगत मल्टीपल एंडोक्राइन ट्यूमर सिंड्रोम टाइप 2A और 2B से जुड़ी है। सुविभेदित थायराइड कैंसर वाले 3% से 9% रोगियों में आनुवंशिकता होती है।
डेनमार्क में 80 लाख से ज़्यादा निवासियों पर किए गए अनुवर्ती अध्ययन से पता चला है कि गैर-विषाक्त गांठदार गण्डमाला (नॉड्यूलर गोइटर) थायरॉइड कैंसर के बढ़ते जोखिम से जुड़ा है। एकतरफा या द्विपक्षीय थायरॉइड गांठ, गण्डमाला, या स्वप्रतिरक्षी थायरॉइड रोग के लिए थायरॉइड सर्जरी करवा रहे 843 मरीज़ों के एक पूर्वव्यापी समूह अध्ययन में, उच्च प्रीऑपरेटिव सीरम थायरोट्रोपिन (TSH) स्तर थायरॉइड कैंसर से जुड़े पाए गए: 0.06 mIU/L से कम TSH स्तर वाले 16% मरीज़ों में थायरॉइड कैंसर विकसित हुआ, जबकि 5 mIU/L से कम TSH स्तर वाले 52% मरीज़ों में थायरॉइड कैंसर विकसित हुआ।
थायरॉइड कैंसर से पीड़ित लोगों में अक्सर कोई लक्षण नहीं दिखाई देते। 4 देशों के 16 केंद्रों में थायरॉइड कैंसर से पीड़ित 1328 रोगियों पर किए गए एक पूर्वव्यापी अध्ययन से पता चला है कि केवल 30% (183/613) में ही निदान के समय लक्षण दिखाई दिए थे। गर्दन में दर्द, निगलने में कठिनाई, किसी बाहरी वस्तु का एहसास और स्वर बैठना वाले रोगी आमतौर पर अधिक गंभीर रूप से बीमार होते हैं।
थायराइड कैंसर पारंपरिक रूप से एक स्पर्शनीय थायराइड नोड्यूल के रूप में प्रकट होता है। दुनिया के आयोडीन-पर्याप्त क्षेत्रों में महिलाओं और पुरुषों में स्पर्शनीय नोड्यूल में थायराइड कैंसर की घटना क्रमशः लगभग 5% और 1% बताई गई है। वर्तमान में, लगभग 30% से 40% थायराइड कैंसर स्पर्श के माध्यम से पाए जाते हैं। अन्य सामान्य निदान विधियों में गैर-थायरॉइड संबंधी इमेजिंग (जैसे, कैरोटिड अल्ट्रासाउंड, गर्दन, रीढ़ और छाती की इमेजिंग) शामिल हैं; हाइपरथायरायडिज्म या हाइपोथायरायडिज्म वाले मरीज़ जिन्होंने नोड्यूल को नहीं छुआ है, उन्हें थायराइड अल्ट्रासाउंड दिया जाता है; मौजूदा थायराइड नोड्यूल वाले मरीज़ों का अल्ट्रासाउंड दोहराया गया; ऑपरेशन के बाद की पैथोलॉजिकल जाँच के दौरान गुप्त थायराइड कैंसर का एक अप्रत्याशित पता चला।
स्पर्शनीय थायरॉइड नोड्यूल्स या थायरॉइड नोड्यूल्स के अन्य इमेजिंग निष्कर्षों के मूल्यांकन के लिए अल्ट्रासाउंड सबसे पसंदीदा तरीका है। अल्ट्रासाउंड थायरॉइड नोड्यूल्स की संख्या और विशेषताओं के साथ-साथ घातकता के जोखिम से जुड़ी उच्च-जोखिम वाली विशेषताओं, जैसे सीमांत अनियमितताएँ, बिंदु-आधारित प्रबल प्रतिध्वनि केंद्र, और थायरॉइड के अतिरिक्त आक्रमण, का निर्धारण करने में अत्यंत संवेदनशील है।
वर्तमान में, थायरॉइड कैंसर का अति-निदान और उपचार एक ऐसी समस्या है जिस पर कई डॉक्टर और मरीज़ विशेष ध्यान देते हैं, और चिकित्सकों को अति-निदान से बचने की कोशिश करनी चाहिए। लेकिन यह संतुलन हासिल करना मुश्किल है क्योंकि उन्नत, मेटास्टेटिक थायरॉइड कैंसर वाले सभी मरीज़ थायरॉइड नोड्यूल्स को महसूस नहीं कर सकते, और सभी कम जोखिम वाले थायरॉइड कैंसर के निदान से बचा नहीं जा सकता। उदाहरण के लिए, कभी-कभार होने वाला थायरॉइड माइक्रोकार्सिनोमा, जो कभी लक्षण या मृत्यु का कारण नहीं बन सकता, सौम्य थायरॉइड रोग की सर्जरी के बाद हिस्टोलॉजिकल रूप से निदान किया जा सकता है।
अल्ट्रासाउंड-निर्देशित रेडियोफ्रीक्वेंसी एब्लेशन, माइक्रोवेव एब्लेशन और लेजर एब्लेशन जैसी न्यूनतम इनवेसिव इंटरवेंशनल थेरेपी, कम जोखिम वाले थायरॉइड कैंसर के इलाज के लिए सर्जरी का एक आशाजनक विकल्प पेश करती हैं। हालांकि तीनों एब्लेशन विधियों की क्रियाविधि थोड़ी अलग हैं, लेकिन ट्यूमर चयन मानदंड, ट्यूमर प्रतिक्रिया और ऑपरेशन के बाद की जटिलताओं के मामले में वे मूल रूप से समान हैं। वर्तमान में, अधिकांश चिकित्सक इस बात से सहमत हैं कि न्यूनतम इनवेसिव हस्तक्षेप के लिए आदर्श ट्यूमर विशेषता एक आंतरिक थायरॉइड पैपिलरी कार्सिनोमा है जिसका व्यास <10 मिमी और श्वासनली, ग्रासनली और आवर्तक स्वरयंत्र तंत्रिका जैसी ऊष्मा-संवेदनशील संरचनाओं से >5 मिमी दूर हो।
कई अध्ययनों से पता चला है कि थायरॉइड पैपिलरी माइक्रोकार्सिनोमा के उपचार में न्यूनतम इनवेसिव हस्तक्षेप की अच्छी प्रभावकारिता और सुरक्षा है। हालाँकि कम जोखिम वाले पैपिलरी थायरॉइड कैंसर के लिए न्यूनतम इनवेसिव हस्तक्षेपों ने आशाजनक परिणाम दिए हैं, अधिकांश अध्ययन पूर्वव्यापी रहे हैं और चीन, इटली और दक्षिण कोरिया पर केंद्रित रहे हैं। इसके अलावा, न्यूनतम इनवेसिव हस्तक्षेपों और सक्रिय निगरानी के उपयोग के बीच कोई सीधी तुलना नहीं की गई है। इसलिए, अल्ट्रासाउंड-निर्देशित थर्मल एब्लेशन केवल कम जोखिम वाले थायरॉइड कैंसर के उन रोगियों के लिए उपयुक्त है जो शल्य चिकित्सा उपचार के लिए उपयुक्त नहीं हैं या जो इस उपचार विकल्प को पसंद करते हैं।
भविष्य में, चिकित्सकीय रूप से महत्वपूर्ण थायरॉइड कैंसर वाले रोगियों के लिए, न्यूनतम इनवेसिव इंटरवेंशनल थेरेपी सर्जरी की तुलना में जटिलताओं के कम जोखिम वाला एक अन्य उपचार विकल्प हो सकता है। 2021 से, उच्च जोखिम वाले लक्षणों वाले 38 मिमी (T1b~T2) से कम थायरॉइड कैंसर वाले रोगियों के इलाज के लिए थर्मल एब्लेशन तकनीकों का उपयोग किया जा रहा है। हालाँकि, इन पूर्वव्यापी अध्ययनों में रोगियों का एक छोटा समूह (12 से 172 तक) और एक छोटी अनुवर्ती अवधि (औसतन 19.8 से 25.0 महीने) शामिल थी। इसलिए, चिकित्सकीय रूप से महत्वपूर्ण थायरॉइड कैंसर वाले रोगियों के उपचार में थर्मल एब्लेशन के महत्व को समझने के लिए और अधिक शोध की आवश्यकता है।
संदिग्ध या कोशिका विज्ञान द्वारा पुष्ट विभेदित थायरॉयड कार्सिनोमा के लिए शल्य चिकित्सा उपचार की प्राथमिक विधि बनी हुई है। थायरॉयडेक्टॉमी (लोबेक्टोमी और संपूर्ण थायरॉयडेक्टॉमी) के सबसे उपयुक्त दायरे को लेकर विवाद रहा है। संपूर्ण थायरॉयडेक्टॉमी करवाने वाले रोगियों में लोबेक्टोमी करवाने वाले रोगियों की तुलना में शल्य चिकित्सा का जोखिम अधिक होता है। थायरॉयड सर्जरी के जोखिमों में आवर्ती स्वरयंत्र तंत्रिका क्षति, हाइपोपैराथायरायडिज्म, घाव की जटिलताएँ और थायरॉयड हार्मोन अनुपूरण की आवश्यकता शामिल है। अतीत में, 10 मिमी से अधिक के सभी विभेदित थायरॉयड कैंसर के लिए संपूर्ण थायरॉयडेक्टॉमी को प्राथमिकता दी जाती थी। हालाँकि, एडम एट अल द्वारा 2014 में किए गए एक अध्ययन से पता चला है कि नैदानिक रूप से उच्च जोखिम वाले लक्षणों के बिना 10 मिमी से 40 मिमी के पैपिलरी थायरॉयड कैंसर के लिए लोबेक्टोमी और संपूर्ण थायरॉयडेक्टॉमी करवाने वाले रोगियों के बीच उत्तरजीविता और पुनरावृत्ति के जोखिम में कोई सांख्यिकीय रूप से महत्वपूर्ण अंतर नहीं था।
इसलिए, वर्तमान में, 40 मिमी से कम के एकतरफा सुविभेदित थायरॉइड कैंसर के लिए आमतौर पर लोबेक्टोमी को प्राथमिकता दी जाती है। 40 मिमी या उससे बड़े सुविभेदित थायरॉइड कैंसर और द्विपक्षीय थायरॉइड कैंसर के लिए आमतौर पर संपूर्ण थायरॉइडेक्टॉमी की सलाह दी जाती है। यदि ट्यूमर क्षेत्रीय लिम्फ नोड्स में फैल गया है, तो गर्दन के केंद्रीय और पार्श्व लिम्फ नोड्स का विच्छेदन किया जाना चाहिए। केवल मेडुलरी थायरॉइड कैंसर और कुछ सुविभेदित बड़े-मात्रा वाले थायरॉइड कैंसर के रोगियों, साथ ही बाहरी थायरॉइड आक्रामकता वाले रोगियों को ही रोगनिरोधी केंद्रीय लिम्फ नोड विच्छेदन की आवश्यकता होती है। मेडुलरी थायरॉइड कैंसर के रोगियों के लिए रोगनिरोधी पार्श्व ग्रीवा लिम्फ नोड विच्छेदन पर विचार किया जा सकता है। संदिग्ध वंशानुगत मेडुलरी थायरॉइड कार्सिनोमा वाले रोगियों में, MEN2A सिंड्रोम की पहचान करने और फीयोक्रोमोसाइटोमा और हाइपरपैराथायरायडिज्म की पहचान से बचने के लिए सर्जरी से पहले नॉरपेनेफ्रिन, कैल्शियम और पैराथाइरॉइड हार्मोन (PTH) के प्लाज्मा स्तर का मूल्यांकन किया जाना चाहिए।
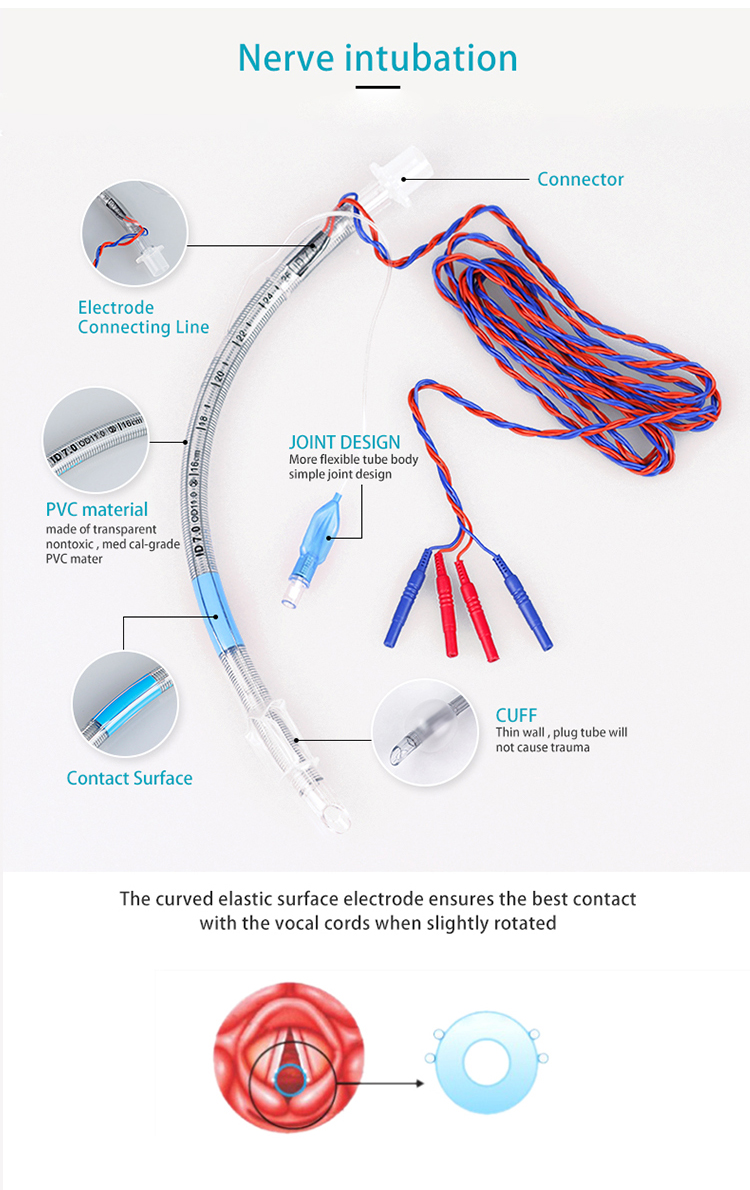
तंत्रिका इंट्यूबेशन का उपयोग मुख्य रूप से एक उपयुक्त तंत्रिका मॉनिटर के साथ जुड़ने के लिए किया जाता है, ताकि एक विनीत वायुमार्ग प्रदान किया जा सके और स्वरयंत्र में अंतःक्रियात्मक मांसपेशियों और तंत्रिका गतिविधि की निगरानी की जा सके।
ईएमजी एंडोट्रैचियल ट्यूब उत्पाद यहां क्लिक करें
पोस्ट करने का समय: मार्च-16-2024